Focus sulla gonalgia o dolore al ginocchio
Molti di noi ne soffrono, o ne hanno sofferto in passato, pochi però ne riconoscono le caratteristiche: stiamo parlando della gonalgia o dolore al ginocchio. La gonalgia rappresenta uno dei disturbi reumatici più diffusi fra la popolazione italiana. Qualcuno si starà certamente chiedendo se sia possibile porvi rimedio? Se ti sei fatto anche tu questa domanda sei nel posto giusto. Leggendo questo articolo scoprirai in che cosa consiste la gonalgia, da cosa può dipendere e come si può risolvere il problema.
Hai sempre sentito parlare della gonalgia, ma non sai nulla a riguardo? Sei già informato sull’argomento, ma vuoi saperne di più? Prenditi qualche minuto per scoprire sintomi e fattori di rischio di questo disturbo particolarmente frequente. Capiremo insieme di che cosa si tratta.
Prima di iniziare la nostra indagine, ricordiamo che questo contenuto ha come scopo principale quello di aiutare a comprendere il problema della gonalgia. Per una diagnosi accurata o un esame approfondito invitiamo a consultare il proprio medico.
Pronto a saperne di più sulla gonalgia? Cominciamo!
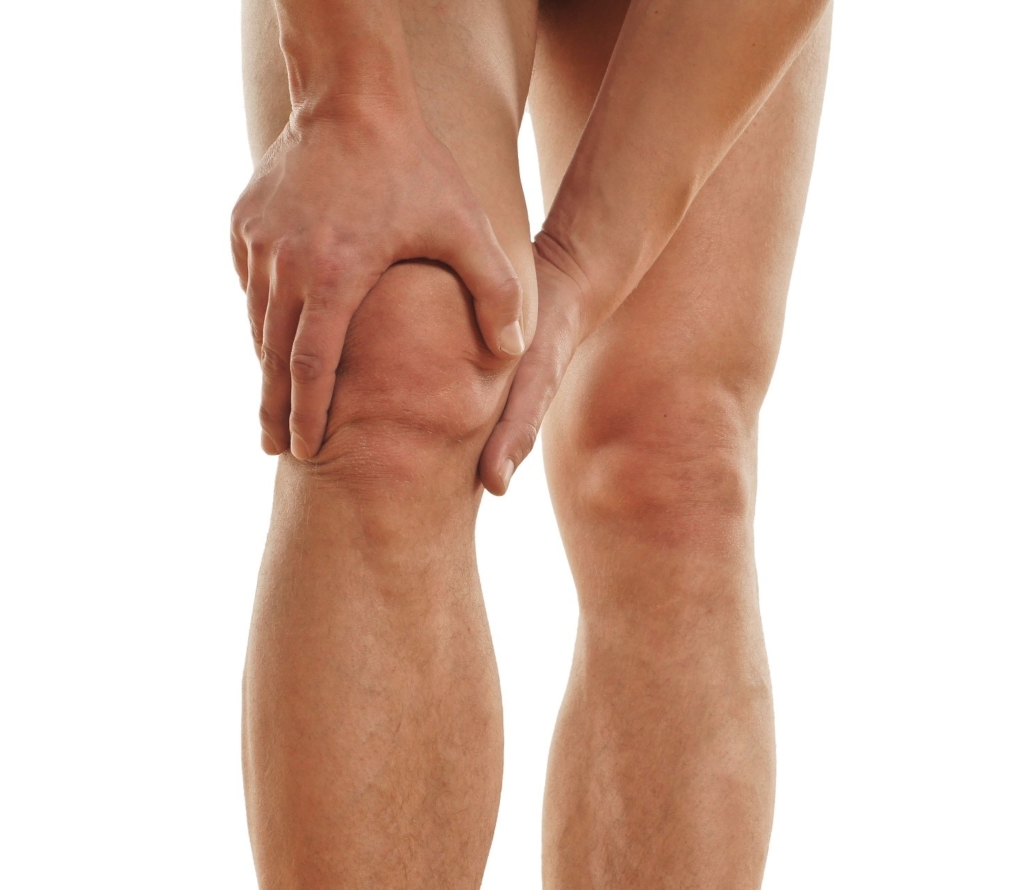
Con la parola gonalgia identifichiamo un dolore di intensità variabile all’altezza del ginocchio.
GONALGIA: I NUMERI DEL FENOMENO
Quasi un italiano su tre soffre di dolori cronici e fra questi rientra indubbiamente la gonalgia. È difficile stabilire con esattezza quante siano le persone colpite dal disturbo. Come vedremo, infatti, il dolore al ginocchio può avere molteplici cause. La gonalgia, per esempio, può dipendere da malattie come l’artrosi.
La gonalgia può manifestarsi a qualunque età, ma è diffusa soprattutto fra gli anziani, le cui condizioni fisiche ne favoriscono lo sviluppo.
GONALGIA: COS’E’
La gonalgia, letteralmente “dolore al ginocchio” è un disturbo muscolo-scheletrico estremamente diffuso, una problematica che interessa soprattutto coloro che svolgono una vita attiva. Non si tratta dunque di una patologia a sé stante, bensì di un sintomo che può celare una qualche condizione patologica.
Perché il ginocchio è tanto complesso?
L’articolazione del ginocchio è composta da ossa, muscoli, tendini e terminazioni nervose. Tale struttura consente di rimanere in posizione eretta e permette il movimento degli arti inferiori.
Alla formazione del ginocchio concorrono molteplici elementi: femore, tibia, rotula, menisco, capsula fibrosa e membrana sinoviale. Reggendo il peso del resto del corpo, tuttavia, il ginocchio viene sottoposto a costante e progressiva usura.
GONALGIA: LE CAUSE
La gonalgia può dipendere dunque da molteplici cause. L’articolazione del ginocchio, lo abbiamo ormai capito, è tanto complessa quanto fragile, essendo costantemente esposta al rischio di rotture e/o alterazioni della sua funzionalità. Ogni elemento che la compone può essere interessato da processi patologici. Va notato, ad ogni modo, che l’articolazione del ginocchio risulta soprattutto soggetta a lesioni di natura traumatica, come distorsioni o fratture.
Dal punto di vista eziologico, la gonalgia può derivare dalle seguenti condizioni: lesioni al menisco, rotture dei legamenti, sindrome femoro-rotulea, instabilità della rotula, cisti di Baker, morbo di Osgood Schlatter (apofisite tibiale anteriore). Alla radice del problema possono esservi anche forme infiammatorie, come la tendinite rotulea (detta anche ginocchio del saltatore) e la borsite rotulea (o ginocchio della lavandaia) oppure patologie croniche quali artrite o, appunto, artrosi.
Fra le condizioni che possono favorire la comparsa di una gonalgia figurano la postura scorretta e lo sbalzo di temperatura. I fattori di rischio della gonalgia sono numerosi e comprendono peso eccessivo, fratture pregresse e anomalie strutturali (ginocchio varo o valgo). Anche particolari attività sportive possono rappresentare situazioni predisponenti (si pensi alla danza classica)
N.B: La gonalgia può peggiorare considerevolmente se trattata in maniera scorretta o tardiva.
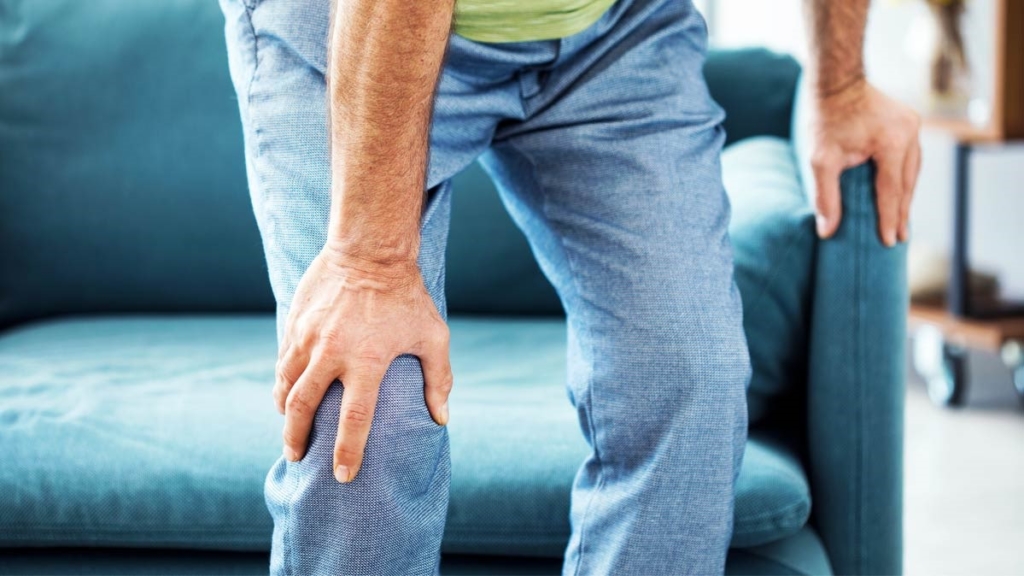
La gonalgia può dipendere da semplici infiammazioni o da patologie come l’artrosi.
GONALGIA: I SINTOMI
I sintomi associati alla gonalgia sono tanto numerosi quanto le cause che lo possono determinare. Tipicamente si accompagna al dolore un certo grado di rigidità articolare. Possono poi comparire lividi, arrossamenti e gonfiori. Il dolore può essere transitorio e non essere legato ad alcuna malattia. Se ricorrente, di contro, questo può indicare la presenza di una condizione patologica.
La gonalgia ha carattere e intensità variabile. Il dolore può manifestarsi in tutte le diverse parti del ginocchio: anteriore, posteriore, mediale e laterale. Sono frequenti gli episodi di cedimento.
Limitando notevolmente lo svolgimento delle attività quotidiane, il dolore al ginocchio risulta estremamente debilitante e, talvolta, persino invalidante.
GONALGIA: LA DIAGNOSI
Per capire da cosa può dipendere la gonalgia è necessario in primo luogo individuare la localizzazione del dolore, valutandone tempi e modalità di insorgenza. Il test del glide rotuleo, così come quello di apprensione, può essere utile a fini diagnostici. Tra gli esami strumentali eventualmente richiesti figurano la risonanza magnetica nucleare e la TAC.
GONALGIA: LA TERAPIA
Il trattamento della gonalgia è in genere conservativo.
Le tecniche di manipolazione possono contribuire alla riduzione della rigidità muscolare. Farmaci e infiltrazioni di acido ialuronico possono ostacolare i processi patologici, ritardandone la progressione. Per la gestione della gonalgia, può essere utile ricorrere a tutori, ginocchiere stabilizzanti e nastri Taping. Possono essere inoltre prescritti plantari propriocettivi e ortesici correttivi.
GONALGIA: COME INTERVENIRE
Come noto, le terapie convenzionali non si rivelano sempre efficaci nel contrastare la gonalgia e possono non rispondere ai bisogni del malato. I rimedi farmacologici, in particolare, possono essere mal tollerati da coloro che ne fanno ricorso o provocare reazioni avverse.
In questi casi, la magnetoterapia può rappresentare la soluzione al problema. La magnetoterapia è una metodica sicura e non invasiva impiegata con successo nella gestione del dolore al ginocchio. Grazie ai campi magnetici le persone interessate dalla gonalgia possono combattere il dolore in modo efficace, migliorando così la propria qualità di vita.
Ti è sembrato utile questo articolo? Scrivici!
La tua opinione è importante!